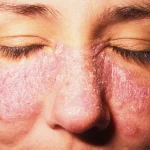
لوپوس یک بیماری خودایمنی تقریبا مزمن است که در آن سیستم ایمنی بدن به اشتباه به سلولهای سالم حمله میکند و باعث واکنش بر روی سطح پوست می شود. این حمله منجر به التهاب و درد در مفاصل، عضلات، پوست و سایر اندامها میشود. لوپوس بیشتر در زنان بین سنین 15 تا 45 سالگی رخ میدهد، اما میتواند در مردان و کودکان نیز ایجاد شود. علائم این بیماری میتواند از خفیف تا شدید متغیر باشد و دورههای عود و فروکش را شامل شود. افرادی که از این عارضه رنج میبرند، طیف وسیعی از علائم را تجربه خواهند کرد.
انواع بیماری لوپوس
بیماری لوپوس انواع مختلفی دارد که مهمترین آنها عبارتند از: لوپوس اریتماتوز سیستمیک (SLE)، لوپوس پوستی، لوپوس ناشی از دارو و لوپوس نوزادی.
لوپوس اریتماتوز سیستمیک (SLE):
این نوع لوپوس شایعترین و شدیدترین نوع است و میتواند بسیاری از اندامها و بافتهای بدن، از جمله پوست، مفاصل، کلیهها، قلب، ریهها و مغز را درگیر کند.
لوپوس پوستی:
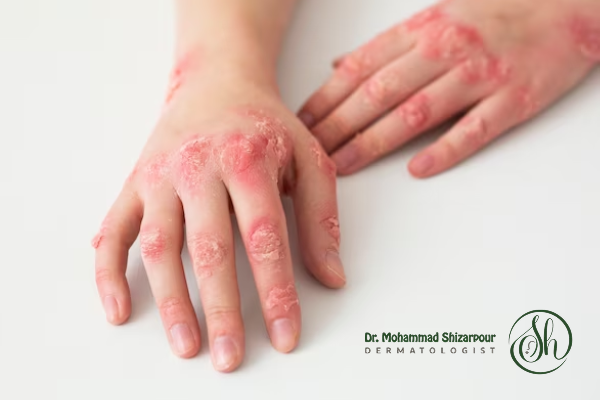
این نوع لوپوس عمدتا پوست را درگیر میکند و ممکن است به صورت بثورات پوستی، زخم یا ریزش مو ظاهر شود. لوپوس پوستی انواع مختلفی دارد، از جمله لوپوس حاد پوستی (با بثورات پروانهای شکل روی صورت)، لوپوس تحت حاد پوستی (با بثورات قرمز و پوسته پوسته) و لوپوس مزمن پوستی (که میتواند باعث زخم و ریزش مو شود).
لوپوس ناشی از دارو:
این نوع لوپوس زمانی ایجاد میشود که مصرف برخی داروها باعث بروز علائم شبیه به لوپوس اریتماتوز سیستمیک میشود.
لوپوس نوزادی:
این نوع لوپوس در نوزادانی دیده میشود که از مادران مبتلا به لوپوس یا سایر بیماریهای خودایمنی متولد میشوند.
بیشتر بدانید: درمان پوست پرتقالی با اندولیفت
شایع ترین علائم لوپوس
علائم بیماری لوپوس بسیار متنوع هستند و می توانند شامل تب، خستگی، درد و تورم مفاصل، بثورات پوستی (به ویژه بثورات پروانهای شکل روی صورت)، حساسیت به نور خورشید، ریزش مو، زخم های دهانی، مشکلات کلیوی، و در موارد پیشرفته تر، تنگی نفس و درد قفسه سینه باشند.
علائم عمومی: تب، خستگی، کاهش وزن، بی اشتهایی.
علائم اسکلتی-عضلانی: آرتریت (التهاب مفاصل) با درد و تورم، درد مفاصل.
علائم پوستی-مخاطی: بثورات پوستی (به ویژه بثورات پروانهای شکل روی صورت)، حساسیت به نور، ریزش مو، زخم دهانی.
علائم کلیوی: دفع پروتئین و گلبولهای قرمز در ادرار.
مشکلات عصبی: سردرد، گیجی، مشکلات حافظه.
مشکلات تنفسی: تنگی نفس، درد قفسه سینه.
مشکلات قلبی: درد قفسه سینه.
پدیده رینود: کاهش جریان خون به انگشتان دست و پا
روش های تشخیص لوپوس
لوپوس با نشانههای ظاهری بیماری آزمایشهای دقیق قابل تشخیص است. البته پرسیدن شرح حال و بررسی زمینهی ژنتیکی ابتلا به بیماری حتما در دستور کار دکتر لوپوس قرار دارد.
نشانههای ظاهری فرد که پزشک متخصص پوست دکتر محمد شیزرپور را برای تشخیص لوپوس کمک میکند موارد زیر است:
- ضایعات پوستی: ضایعات و بثوراتی که به شکل پروانهای در گونه و بینی باشد و لکههای قرمز پوستی
- زخم: وجود زخم در دهان یا بینی که فاقد درد باشد.
- حساسیت به نور: به طوری که فرد اظهار کند بعد از قرار گرفتن در معرض نور خورشید پوست دچار خارش میشود.
- التهاب مفاصل: در مفاصل حساسیت، تورم یا تجمع مایع وجود دارد. اما استخوانهای اطراف مفصل را از بین نمیبرد و فرسایشی نیست.
- التهاب در پردههای قلب یا پریکاردیت و التهاب در ریهها که پلوریت گفته میشود.
- مشکلات کلیوی: بروز اختلال در عملکرد کلیه بهصورت پروتئیناوری (وجود پروتیئین در ادرار) و کیست
- اختلالات عصبی
- کم خونی یا کاهش میزان گلبول سفید و پلاکتها
بیشتر بدانید: فواید گاز انتونوکس برای پوست؛ درمان بدون درد را تجربه کنید!
عوامل ایجاد بیماری لوپوس
بوجود آمدن بیماری لوپوس می تواند دلایل مختلفی داشته باشد که در ادامه به برخی از این عوامل اشاره می کنیم:
نقش ارث در بروز لوپوس
لوپوس مانند بیماریهای دیگر، قابلیت انتقال از والدین به فرزندان را از طریق کروموزوم دارد و افرادی که والدینشان یا کسی در خاندانشان مبتلا به لوپوس باشد با احتمال بیشتری مبتلا میشود.
اگرچه عوامل ایجاد کننده بیماریهای خود ایمن در دستگاه ایمنی بدن ناشناخته هستند. اما برخی شرایط محیطی، میتواند زمینهای برای بروز این بیماریها و موثر بودن ارث باشد.
عوامل محیطی در ایجاد لوپوس
- استرس و اضطراب
- اختلال در سطح هورمونهای هنگام بلوغ
- مواجهه با نورخورشید
- مواجهه با پرتوهای مضر
- عفونتهای ویروسی
- سیگار کشیدن و قرا گرفتن در معرض دود سیگار
- مصرف بعضی داروها به خصوص داروهایی مانند ایزونیازید، هیدرالازین، پروکایین آمید
بیشتر بدانید: درمان پسوریازیس؛ راهنمای کامل مدیریت این بیماری مزمن پوستی
درمان های موثر بیماری لوپوس
- داروهای ضد التهابی غیر استروئیدی (NSAIDs):
برای تسکین درد و التهاب مفاصل و عضلات تجویز میشوند. (مانند ایبوپروفن و ناپروکسن)
- هیدروکسی کلروکین:
این دارو برای کاهش واکنش سیستم ایمنی و کنترل علائم پوستی و مفصلی استفاده میشود.
- کورتیکواستروئیدها:
مانند پردنیزون، برای کاهش التهاب و سرکوب سیستم ایمنی به کار میروند.
- داروهای سرکوبگر سیستم ایمنی:
مانند آزاتیوپرین، مایکوفنولات موفتیل، متوترکسات و ریتوکسیماب برای کنترل فعالیت بیش از حد سیستم ایمنی و کاهش التهاب استفاده میشوند.
- داروهای جدید و کم عارضه تر:
مانند بلوکاتن (Belimumab) نیز در دسترس هستند و برای کنترل لوپوس استفاده میشوند.
- محافظت از پوست در برابر نور خورشید:
قرار گرفتن در معرض نور خورشید میتواند علائم لوپوس را تشدید کند، بنابراین استفاده از کرم ضد آفتاب و پوشیدن لباسهای محافظ توصیه میشود.
- مدیریت استرس:
استرس میتواند علائم لوپوس را بدتر کند. تکنیکهای مدیریت استرس مانند یوگا، مدیتیشن و تنفس عمیق میتوانند مفید باشند.
- رژیم غذایی سالم:
رژیم غذایی متعادل و مغذی میتواند به حفظ سلامتی و تقویت سیستم ایمنی کمک کند.
- ورزش منظم:
ورزش ملایم و منظم میتواند به تقویت عضلات، افزایش انعطاف پذیری مفاصل و کاهش خستگی کمک کند.
- ترک سیگار:
سیگار کشیدن میتواند علائم لوپوس را تشدید کند و خطر ابتلا به عوارض جدی را افزایش دهد.
- فیزیوتراپی:
برای بهبود عملکرد مفاصل و کاهش درد و سفتی مفاصل مفید است.
- درمانهای جایگزین:
مانند طب سوزنی و گیاهان دارویی (مانند زنجبیل و زردچوبه) در برخی موارد میتوانند به کاهش علائم کمک کنند.